A lombikprogram (orvosi terminológiával élve: In Vitro Fertilizáció, röviden IVF) egy olyan komplex asszisztált reprodukciós eljárás, amely során a petesejt megtermékenyítése nem a női testben, hanem ellenőrzött laboratóriumi körülmények között történik, majd a szabályosan fejlődő embriót az anya méhébe helyezik vissza. Ez a módszer jelenleg a leghatékonyabb megoldás azon párok számára, akiknél a természetes fogantatás vagy az egyszerűbb meddőségi kezelések nem vezettek eredményre.
Az IVF jelentése és a tudomány ereje
Az IVF betűszó a latin „in vitro” kifejezésből származik, amelynek jelentése: „üvegben”. Ez arra utal, hogy a megtermékenyülés folyamata egy speciális laboratóriumi edényben megy végbe. Bár a köznyelv gyakran használja a „mesterséges megtermékenyítés” kifejezést, fontos tisztázni, hogy a lombikprogram során a fogantatás biológiai lényege változatlan marad: a cél az egészséges hímivarsejt és petesejt egyesítése, csupán a környezetet optimalizáljuk a legmodernebb technológiai háttérrel a siker érdekében.
Statisztikák: Miért bíznak benne milliók?
Az első „lombikbébi”, Louise Brown 1978-as születése óta az eljárás elképesztő fejlődésen ment keresztül. Míg kezdetben a sikerarány alacsony volt, a technológiai innovációknak – például az ICSI-nek (intracitoplazmatikus spermiuminjekció) vagy a blasztociszta-tenyésztésnek – köszönhetően ma már bizonyos korcsoportokban a sikeres terhességek aránya ciklusonként elérheti a 40-50%-ot is. Világszerte eddig több mint 8 millió gyermek született meg ezen eljárás segítségével, bizonyítva, hogy a meddőség ma már az esetek többségében orvosolható állapot, nem pedig végleges diagnózis.
Kinek nyújthat megoldást a lombikbébi kezelés?
A szakorvosok általában akkor javasolják a lombikprogram megkezdését, ha más, kevésbé invazív módszerek (például a peteérés-indukció vagy az inszemináció) nem hoztak sikert, vagy ha a háttérben olyan specifikus okok állnak, mint:
- Lezárt vagy hiányzó petevezetékek: Amikor a petesejt természetes úton nem tud találkozni a hímivarsejttel.
- Súlyos endometriosis: Amely akadályozza a természetes fogantatást vagy rontja a petesejtek minőségét.
- Férfi meddőség: Alacsony spermiumszám vagy gyenge motilitás esetén, ahol speciális laboratóriumi eljárásra van szükség.
- Policisztás ovárium szindróma (PCOS): Ha a gyógyszeres kezelés nem bizonyult hatékonynak.
- Ismeretlen eredetű meddőség: Amikor a részletes kivizsgálás sem mutat ki konkrét anatómiai okot, mégsem jön a baba.
- Előrehaladott anyai életkor: Amikor az időtényező miatt a leghatékonyabb módszerre van szükség a petefészek-tartalék kimerülése előtt.
A felkészülés időszaka: Mielőtt elkezdenénk
Egy sikeres lombikprogram sosem az első injekció beadásával kezdődik, hanem az azt megelőző hetek, hónapok gondos tervezésével. A pontos diagnózis felállítása és a szervezet optimális állapotba hozása nemcsak a teherbeesés esélyét növeli, hanem a várandósság biztonságát is megalapozza.
A lombikprogram előtti kivizsgálások és diagnosztika
A párok kivizsgálása mindig párhuzamosan történik, hiszen a meddőségi esetek megközelítőleg azonos arányban vezethetők vissza női, férfi, illetve közös okokra. A cél a szervezet működésének teljes feltérképezése.
Női vizsgálatok: A reproduktív egészség felmérése
A női protokoll az anatómiai adottságok és a hormonális egyensúly ellenőrzésére fókuszál:
- Komplex hormonpanel: A ciklus meghatározott napjain végzett vérvételek során vizsgálják a petefészek működését és a pajzsmirigy funkciókat. Kiemelt jelentőségű az AMH (Anti-Müllerian Hormon) szintjének mérése, amely megbízható képet ad a petefészek-tartalékról, azaz a még rendelkezésre álló petesejtek mennyiségéről. Ezen felül az FSH, LH, prolaktin és a TSH értékek ellenőrzése is elengedhetetlen.
- Ultrahangos diagnosztika: A hüvelyi ultrahangvizsgálat során a szakorvos felméri a méh anatómiáját, a méhnyálkahártya (endometrium) vastagságát és szerkezetét, valamint megszámolja az úgynevezett antrális (induló) tüszőket (AFC). Ez utóbbi segít a stimulációs gyógyszeradagolás személyre szabásában.
- Petevezeték-átjárhatósági vizsgálat: Bár a lombikprogram során a petevezetékeket “kikerüljük”, a bennük esetlegesen felgyülemlett folyadék (hydrosalpinx) toxikus lehet a beültetett embrióra, és ronthatja a beágyazódás esélyét. Ezt ultrahangos (HyCoSy) vagy röntgenes (HSG) eljárással, illetve hastükrözéssel (laparoszkópia) ellenőrzik.
Férfi vizsgálatok: A sikeres megtermékenyítés alapjai
Az Európai Humán Reprodukciós és Embriológiai Társaság (ESHRE) irányelvei is hangsúlyozzák, hogy a férfi oldal alapos kivizsgálása éppolyan kritikus, mint a nőié.
- Spermiogram (ondóvizsgálat): Az alapvizsgálat, amely a WHO (Egészségügyi Világszervezet) szigorú kritériumai alapján értékeli a hímivarsejtek koncentrációját (számát), motilitását (mozgékonyságát) és morfológiáját (alakját).
- DNS fragmentációs vizsgálat: Modern diagnosztikai eljárás, amely megmutatja a hímivarsejtek genetikai állományának töredezettségét. Még egy normál eredményt mutató spermiogram esetén is előfordulhat magas DNS fragmentáció, amely felelős lehet a megtermékenyülési kudarcokért vagy a korai vetélésekért.
Lélek és test: Életmódbeli és pszichológiai felkészülés
A fizikai paraméterek mellett a szervezet biokémiai környezete és a pár lelkiállapota is meghatározó. Az orvosi protokollok mellett a tudatos életmódváltás bizonyítottan javítja az IVF kezelések kimenetelét.
- Vitaminpótlás és étrend: A megfelelő sejtosztódás és a magzati fejlődés érdekében a folsav (ideálisan aktív folát formájában) és a D-vitamin pótlása már a kezelés előtt hónapokkal javasolt. A mediterrán típusú, antioxidánsokban gazdag étrend támogatja a petesejtek és a hímivarsejtek minőségét.
- Káros szenvedélyek elhagyása: A dohányzás – mind a női, mind a férfi oldalon – drasztikusan rontja a sejtek minőségét, csökkenti a stimulációra adott választ és növeli a genetikai rendellenességek kockázatát. Az alkohol- és túlzott koffeinfogyasztás mérséklése szintén elengedhetetlen.
- Pszichológiai támogatás: A meddőségi kezelések időszaka érzelmileg megterhelő. A stresszkezelési technikák (például autogén tréning, mindfulness) elsajátítása, vagy egy perinatális pszichológus bevonása nem a gyengeség jele, hanem a tudatos felkészülés része. A nyugodt, támogató légkör megteremtése a párkapcsolaton belül stabil alapot biztosít a kezelés kihívásaihoz.
A kezelés technikai menete
A sikeres kivizsgálást és felkészülést követően megkezdődik az aktív kezelési fázis. A modern reprodukciós orvoslásban nincs két teljesen egyforma protokoll: a kezelőorvos az egyéni leletek, az életkor és a petefészek-rezerv (AMH érték) alapján állítja össze a legmegfelelőbb gyógyszeres tervet. A folyamat azonban minden esetben egy jól meghatározott, egymásra épülő lépéssorból áll.
A lombikbébi kezelés menete lépésről lépésre
A kezelés lényege, hogy a petefészkeket több petesejt egyidejű érlelésére serkentjük, majd ezeket a testen kívül, optimális laboratóriumi körülmények között termékenyítjük meg.
1. lépés: Ciklus kontroll és szuppresszió (A “nyugalmi állapot”)
A stimuláció megkezdése előtt gyakran szükség van a női szervezet saját, természetes hormontermelésének átmeneti leállítására (down-reguláció). Ennek célja, hogy a petefészkek ne kezdjenek el spontán tüszőket érlelni, illetve megelőzzük a korai, kontrollálatlan tüszőrepedést. Ez történhet fogamzásgátló tabletta alkalmazásával, vagy speciális injekciókkal (GnRH agonisták/antagonisták). Ebben a szakaszban a szervezet egy tiszta lapot kap, ahonnan az orvos percre pontosan irányíthatja a folyamatokat.
2. lépés: Hormonális stimuláció
A stimulációs fázisban a cél több egészséges tüsző (amelyek a petesejteket tartalmazzák) egyidejű növekedésének elérése, szemben a természetes ciklussal, ahol általában csak egyetlen domináns tüsző érik meg.
- A gyógyszerek: A páciens naponta, bőr alá (szubkután) adja be magának az FSH (tüszőstimuláló hormon) és esetenként LH (luteinizáló hormon) tartalmú injekciókat. Ezek használata egyszerű, a modern tollak (penek) szinte fájdalommentesek.
- Protokollok: A két leggyakoribb eljárás a hosszú protokoll (amely már az előző ciklusban elkezdődik a szuppresszióval) és a rövid (antagonista) protokoll (amely a menstruáció 2-3. napján indul). Az Európai Humán Reprodukciós és Embriológiai Társaság (ESHRE) ajánlásai alapján napjainkban egyre gyakrabban alkalmazzák az utóbbit, mivel kíméletesebb és alacsonyabb a túlstimuláció (OHSS) kockázata.
- Monitorozás: A stimuláció 10-14 napja alatt 2-3 alkalommal ultrahangvizsgálatra és vérvételre (ösztradiol szint mérése) van szükség a tüszők méretének ellenőrzésére.
3. lépés: Tüszőrepedés időzítése (A “repesztő” injekció)
Amikor a vezető tüszők elérik az ideális, 18-20 milliméteres átmérőt, a kezelőorvos meghatározza a tüszőérés végső fázisát elindító hCG (vagy GnRH agonista) injekció pontos idejét. Ez a lépés kritikus: a petesejtleszívást (punkciót) szigorúan az injekció beadása utáni 34-36. órában kell elvégezni, még mielőtt a tüszők maguktól megrepednének.
4. lépés: Petesejtleszívás (Punkció)
A petesejtek kinyerése egy rövid, 15-20 perces ambuláns beavatkozás, amelyet szinte mindig rövid, intravénás altatásban végeznek, így a páciens számára teljesen fájdalommentes. A szakorvos hüvelyi ultrahang vezérlésével, egy vékony tű segítségével szívja le a tüszőfolyadékot, amelyben a petesejtek találhatók.
Mire kell figyelni utána? Ébredés után enyhe alhasi görcs (menstruációszerű fájdalom) és minimális pecsételő vérzés előfordulhat. Pár órás klinikai megfigyelés után a páciens kísérővel hazamehet, de a nap további részében ágynyugalom javasolt.
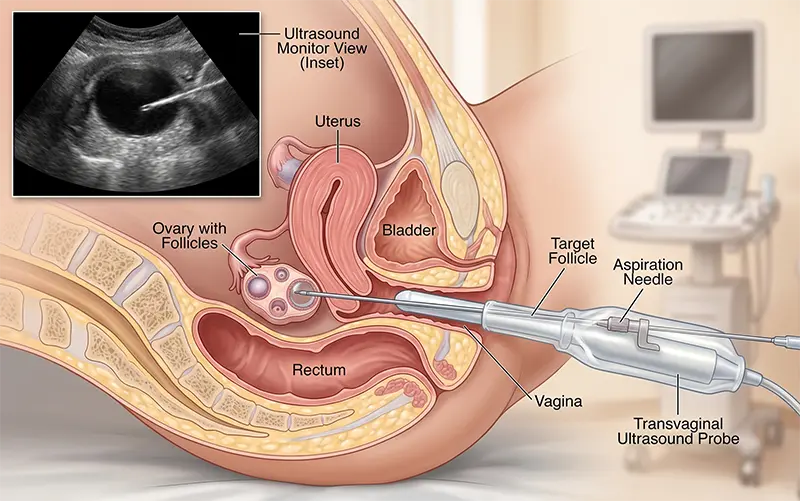
5. lépés: Megtermékenyítés a laborban
Míg a páciens a punkció után pihen, a biológusok (embriológusok) azonnal megkezdik a munkát a laboratóriumban. A pár férfi tagja ekkor adja le a sperma mintát (vagy előzetesen fagyasztott mintát olvasztanak fel). A megtermékenyítés kétféleképpen történhet:
- Konvencionális IVF: A megtisztított hímivarsejteket egy speciális tápoldatban egyszerűen a petesejt mellé helyezik, és a természetre bízzák a behatolást.
- ICSI (Intracitoplazmatikus spermiuminjekció): Férfi eredetű meddőség, alacsony spermiumszám, vagy korábbi sikertelen IVF esetén alkalmazott mikrosebészeti eljárás. Az embriológus kiválasztja a legéletképesebb hímivarsejtet, és egy mikropipetta segítségével közvetlenül a petesejt belsejébe fecskendezi azt.
6. lépés: Embriótenyésztés
A megtermékenyült petesejtek (zigóták) bekerülnek a modern, az anyaméh körülményeit (hőmérséklet, gázösszetétel) tökéletesen szimuláló inkubátorokba. Az osztódási folyamatot az embriológusok naponta ellenőrzik.
- 3. napos vs. 5. napos (blasztociszta) tenyésztés: Bár korábban az embriókat gyakran a 3. napon (szedercsíra állapotban) ültették vissza, a modern protokollok az 5. napig tartó blasztociszta-tenyésztést preferálják. A laborban az 5. napig csak a genetikailag legerősebb embriók jutnak el, így a blasztociszta stádiumban történő beültetés szignifikánsan magasabb beágyazódási esélyt biztosít.
7. lépés: Embriótranszfer (A beültetés)
A lombikprogram érzelmileg leginkább várt, és fizikailag legkönnyebb szakasza. A beültetéshez nincs szükség altatásra vagy fájdalomcsillapításra, az érzés egy rutinszerű rákszűréshez hasonlít. Az orvos ultrahangos kontroll mellett egy rendkívül vékony, puha katéteren keresztül juttatja be a kiválasztott embriót (vagy orvosi indikáció esetén embriókat) a méh üregébe. A beavatkozás mindössze néhány percet vesz igénybe, majd rövid pihenés után a páciens elhagyhatja a klinikát, magában hordozva a reményt.
Mi történik a beültetés után? A várakozás időszaka
Mi történik pontosan a beültetés után? Az embriótranszfert követő, angolszász szakirodalomban gyakran csak „TWW”-ként (Two-Week Wait – két hetes várakozás) emlegetett időszak az a fázis, amikor az embrió megkezdi a megtapadást (implantációt) a méhnyálkahártyán, a szervezet pedig – sikeres beágyazódás esetén – elkezdi termelni a terhességi hormont. Noha orvosi beavatkozás ilyenkor már nem történik, érzelmileg a páciensek többsége ezt éli meg a lombikprogram legmegterhelőbb szakaszának.
Ebben a két hétben a szervezet támogatása és a nyugalom megőrzése a legfontosabb feladat.
A beágyazódás orvosi támogatása: A progeszteron szerepe
A lombikprogram során alkalmazott gyógyszeres stimuláció, valamint a petesejtleszívás (punkció) folyamata átmenetileg megváltoztatja a petefészkek természetes hormontermelését. Emiatt az úgynevezett luteális fázist (a peteéréstől a menstruációig tartó időszakot) külsőleg kell támogatni, hogy a méhnyálkahártya befogadóképes maradjon.
A legfontosabb hormon ebben a szakaszban a progeszteron (sárgatest-hormon), amely „terhességmegtartó” funkcióval bír: ellazítja a méhizomzatot és optimális környezetet teremt az embrió számára. A pótlás formái az egyéni protokoll szerint változhatnak:
- Hüvelyi készítmények (kúpok, gélek, kapszulák): A leggyakrabban alkalmazott forma. Előnye, hogy a hatóanyag közvetlenül a méh környezetében, magas koncentrációban szívódik fel, kevesebb szisztémás mellékhatást (pl. fáradtság, fejfájás) okozva.
- Injekciók (szubkután vagy intramuszkuláris): Stabil és folyamatos hormonszintet biztosítanak, gyakran a hüvelyi készítmények kiegészítéseként vagy felszívódási problémák esetén alkalmazzák.
- Szájon át szedhető gyógyszerek: Általában csak kiegészítő terápiaként javasoltak, mivel a májon keresztül metabolizálódva a felszívódásuk kevésbé egyenletes.
Táplálkozás a beágyazódás idején: Fókuszban a gyulladáscsökkentés
A tudatos táplálkozás ebben a fázisban nem speciális csodadiétákat jelent, hanem a szervezet gyulladásszintjének alacsonyan tartását és a méh vérellátásának támogatását. Az Amerikai Reprodukciós Medicina Társaság (ASRM) irányelvei alapján a mediterrán típusú étrend követése bizonyítottan jótékony hatású az asszisztált reprodukciós eljárások során.
- Mit érdemes fogyasztani? Omega-3 zsírsavakban gazdag ételeket (pl. dió, lenmag, lazac), friss, antioxidánsokban bővelkedő zöldségeket és bogyós gyümölcsöket, valamint minőségi fehérjéket. A megfelelő hidratáltság (napi 2,5-3 liter tiszta víz) elengedhetetlen a sejtszintű folyamatokhoz és az optimális vérkeringéshez.
- Mit kerüljünk? A finomított szénhidrátokat, a hozzáadott cukrokat és a magasan feldolgozott élelmiszereket, mivel ezek hirtelen vércukorszint-ingadozást és rejtett gyulladásos folyamatokat indíthatnak el a szervezetben.
Tiltólista és javaslatok: Tények és tévhitek
A transzfer utáni időszak tele van mítoszokkal. Lássuk a legfontosabb orvosi tényeket az életmóddal kapcsolatban:
- Forró fürdő, szauna, termálvíz (Szigorúan TILOS): Az embrió rendkívül érzékeny a hőmérséklet-változásra. A maghőmérséklet emelkedése (hipertermia) bizonyítottan teratogén (fejlődési rendellenességet okozó) hatású lehet, és növeli a korai vetélés kockázatát. Ebben a két hétben – és a terhesség korai szakaszában – kizárólag a testhőmérsékletű vízzel történő zuhanyzás engedélyezett.
- Sport és mozgás (Óvatosan): A szigorú fekvés (ágynyugalom) a transzfer után az ESHRE legújabb kutatásai szerint nem növeli, sőt, ronthatja a sikerességi rátát, mivel lassítja a kismedencei vérkeringést. A könnyű séták és a kíméletes jóga kifejezetten javasoltak. Kerülni kell azonban a megerőltető fizikai munkát, az ugrálással járó sportokat (futás, aerobik) és a nehéz súlyok emelését. Ennek oka részben a megnagyobbodott, stimulált petefészkek védelme a megcsavarodástól (torsio).
- Szexuális élet (Átmeneti tilalom): A legtöbb meddőségi centrum a beültetést követő 7-10 napban kismedencei nyugalmat javasol. A cél a méhizomzat összehúzódásainak, valamint a hüvelyi fertőzések kockázatának elkerülése.
Mikor mutatja ki a teszt? A hCG szint emelkedése
A sikeres beágyazódást követően az osztódó embrió (pontosabban a kialakuló méhlepény sejtjei) elkezdi termelni a hCG-t (Human Chorionic Gonadotropin), más néven a terhességi hormont.
A legnagyobb hiba, amit a páciensek elkövethetnek, a túl korai otthoni tesztelés. Ennek két komoly veszélye van:
- Álpozitív eredmény: A tüszőrepedés időzítéséhez kapott “repesztő” injekció maga is hCG hormont tartalmaz, amely a beadástól számított akár 10-14 napig is keringhet a szervezetben, hamis reményt keltve egy korai tesztnél.
- Álnegatív eredmény: Ha a beágyazódás a vártnál 1-2 nappal később történik, a vizeletben lévő hormonkoncentráció a 8-10. napon még nem éri el a tesztek érzékenységi küszöbét, ami indokolatlan stresszt és kétségbeesést okoz a páciensnek.
Az arany standard: A legmegbízhatóbb eredményt az embriótranszfert követő 12-14. napon végzett vérvizsgálat (szérum béta-hCG mérés) adja. Ez nem csupán a terhesség tényét erősíti meg, hanem a hormon pontos mennyiségét is megmutatja, amelynek dinamikus (általában 48-72 óránként duplázódó) emelkedése jelzi a terhesség egészséges fejlődését.
Modern technológiák a siker szolgálatában
A hagyományos lombikprogram önmagában is rendkívül hatékony, azonban bizonyos esetekben – például ismétlődő beültetési kudarcok vagy előrehaladott anyai életkor esetén – a reprodukciós medicina további, úgynevezett kiegészítő (adjuváns) eljárásokat kínál. Ezek a modern laboratóriumi technikák nem minden páciens számára indokoltak rutinszerűen, de célzott alkalmazásukkal szignifikánsan növelhető a sikeres terhesség esélye.
Kiegészítő eljárások a magasabb sikerarányért
Az Európai Humán Reprodukciós és Embriológiai Társaság (ESHRE) iránymutatásai alapján az alábbi technológiák specifikus orvosi javallat esetén döntő fontosságúak lehetnek:
PGT-A: Genetikai szűrés az egészséges embriókért
A PGT-A (Preimplantációs Genetikai Tesztelés Aneuploidiákra) során az 5. napos blasztociszta stádiumú embrióból az embriológus mikroszkóp alatt néhány sejtet emel ki (biopszia). Ezt a mintát egy specializált genetikai laboratóriumban vizsgálják meg, hogy kiszűrjék a kromoszóma-számbeli eltéréseket (például a Down-, Edwards-, vagy Patau-szindrómát).
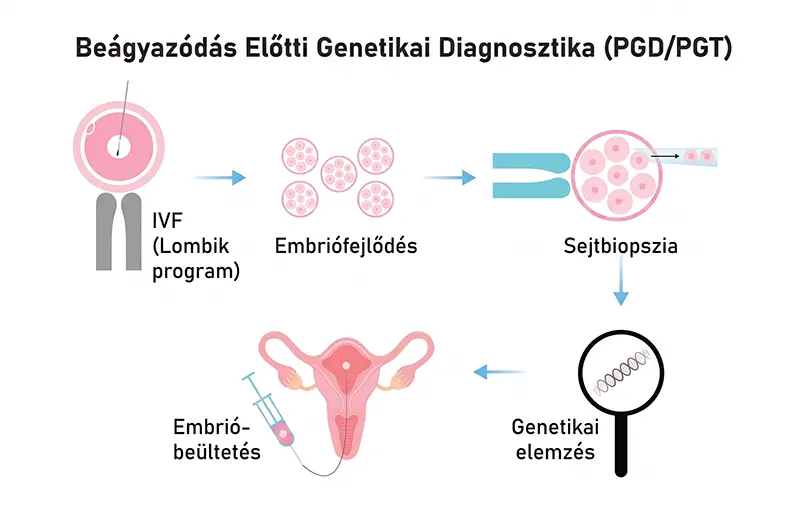
Miért hasznos? A kromoszóma-rendellenességek (aneuploidiák) felelősek a korai vetélések és a megmagyarázatlan beágyazódási kudarcok jelentős részéért. A PGT-A segítségével kizárólag a genetikailag egészséges (euploid) embriók kerülnek beültetésre. Ez a módszer drasztikusan csökkenti a vetélés kockázatát, és lerövidíti a sikeres terhességig eltelt időt. Statisztikailag különösen javasolt 35 év feletti nők, ismétlődő vetélések, vagy súlyos férfi meddőségi faktor esetén.
Time-lapse inkubátor: Folyamatos megfigyelés zavarás nélkül
A hagyományos tenyésztési eljárás során az embriókat naponta egyszer-kétszer kiveszik az inkubátorból, hogy mikroszkóp alatt megvizsgálják a fejlődési ütemüket. A Time-lapse technológia (mint például a széles körben alkalmazott EmbryoScope) ezt a kockázatos lépést teszi feleslegessé.
- Hogyan működik? Az inkubátorba épített mikrokamera néhány percenként nagy felbontású felvételt készít az embriókról, így egy folyamatos videó (time-lapse) jön létre az osztódási folyamatról.
- Az eljárás előnye: Az embriók a legoptimálisabb, zavartalan környezetben (állandó hőmérsékleten, sötétben, stabil pH- és gázösszetétel mellett) maradnak egészen az 5. napig. Emellett a folyamatos felvételek elemzésével a biológusok olyan sejtosztódási dinamikákat és apró anomáliákat is észlelhetnek, amelyek a hagyományos, pillanatkép-szerű megfigyeléssel rejtve maradnának. Ez a technológia precízebbé teszi a legnagyobb beágyazódási potenciállal rendelkező embrió kiválasztását.
Asszisztált hatching (AH): Segítség a kibújásban
A sikeres beágyazódás alapfeltétele, hogy az embrió az 5-6. napon “kibújjon” az őt körülvevő védő fehérjeburokból (zona pellucida), hogy kapcsolódni tudjon a méhnyálkahártyához. Ha ez a burok az átlagosnál vastagabb vagy merevebb, az embrió képtelen áttörni azt, így az implantáció mechanikai okokból hiúsul meg.
- Az eljárás lényege: Az asszisztált hatching (AH) során az embriológus közvetlenül az embriótranszfer előtt egy speciális, számítógép-vezérelt hajszálvékony lézersugárral megvékonyítja, vagy egy apró nyílást ejt ezen a burkon, megkönnyítve ezzel a kibújást.
- Kinek javasolt? Leggyakrabban fagyasztott-felengedett embriók (a mélyfagyasztás folyamata enyhén megkeményítheti a burkot), előrehaladott anyai életkor, vastagabb zona pellucida, vagy korábbi sikertelen IVF ciklusok esetén alkalmazzák sikeresen.
Költségek és támogatások
A lombikprogram megkezdése előtt a fizikai és lelki felkészülés mellett a rendszer átlátása és a pénzügyi tervezés is elengedhetetlen. Magyarországon a meddőségi kezelések finanszírozása és intézményrendszere az elmúlt években gyökeresen átalakult. A szolgáltatások jelentős része ma már állami keretek között, közfinanszírozott formában érhető el, azonban a rendszernek vannak szigorú korlátai, amelyeket fontos előre ismerni.
A lombikprogram ára és állami támogatási rendszere
Jelenleg a hazai meddőségi centrumok állami fenntartásban működnek (Országos Kórházi Főigazgatóság alá rendelve), így az ellátás alapvetően térítésmentes a magyar társadalombiztosítással rendelkező páciensek számára, amennyiben megfelelnek a jogszabályi feltételeknek.
Állami finanszírozás: Mit fedez a biztosító?
A Nemzeti Egészségbiztosítási Alapkezelő (NEAK) szabályozása alapján az állam jelentős terhet vesz le a gyermekre vágyó párok válláról. A támogatás az alábbiakat foglalja magában:
- Támogatott ciklusok száma: A biztosító páronként (illetve egyedülálló nők esetében személyenként) maximum 5 teljes IVF ciklust finanszíroz. Amennyiben a kezelés sikeres és gyermek születik, a következő gyermekvállalásnál újabb 4 támogatott ciklus vehető igénybe.
- Életkori határ: A közfinanszírozott lombikprogram felső korhatára a nő 45. életéve. A kezelést (a stimulációt) a 45. születésnap előtt meg kell kezdeni.
- Gyógyszertámogatás: A stimulációhoz és a beágyazódás támogatásához szükséges, orvosilag indokolt készítmények (hormoninjekciók, progeszteron) a támogatott ciklusok keretein belül 100%-os társadalombiztosítási támogatással válthatók ki.
- Klinikai eljárások: Az ingyenesség kiterjed az ultrahangos monitorozásra, a petesejtleszívásra, az altatásra, a laboratóriumi megtermékenyítésre (ICSI is), valamint az embriótranszferre.
A petesejtdonáció szigorú hazai szabályozása
Kiemelt fontosságú kérdés a donorpetesejt (idegen petesejt) bevonásának lehetősége, amely Magyarországon az egyik legszigorúbban szabályozott terület. Hazánkban kizárólag önkéntes, altruista (ellenszolgáltatás nélküli) petesejtdonáció engedélyezett. A kereskedelmi célú donáció szigorúan tilos.
- Ismert donor: A donor leggyakrabban a páciens 35 év alatti nőrokona lehet, akinek már született legalább egy egészséges gyermeke.
- Anonim donor: Bár elméletben létezik anonim adományozás is, mivel a donor semmilyen anyagi kompenzációt (még költségtérítést sem) kaphat, a felajánlások száma minimális, a várólisták pedig több évesek, vagy teljesen állnak.
- Következmény: Ezen szigorú jogszabályi és életkori feltételek (valamint a donorhiány) miatt a petesejtdonorra szoruló magyar párok túlnyomó többsége külföldi – leggyakrabban cseh vagy szlovák – magánklinikákon veszi igénybe ezt a kezelést, ahol a donáció kompenzált, anonim és gyorsan elérhető, ám ennek költségeit teljes egészében a páciensnek kell állnia.
Magánfinanszírozás: Milyen extra költségekkel kell számolni?
Bár a hazai állami klinikákon az alapellátás ingyenes, bizonyos kiegészítő vizsgálatok és specifikus helyzetek komoly magánkiadásokat generálhatnak. Mivel klasszikus, fizetős magán meddőségi klinikák Magyarországon jelenleg nem működnek, a magánfinanszírozás két területen jelenik meg: a kiegészítő diagnosztikában és a külföldi kezelésekben.
- Speciális diagnosztika és immunológia: Az államilag támogatott protokoll nem fedez minden innovatív vagy specifikus vizsgálatot. Egy részletes reprodukciós immunológiai panel, a speciális véralvadási zavarok (trombofília) mélyebb genetikai szűrése, vagy a férfiaknál alkalmazott haladó spermiogram kiegészítések (pl. ROS mérés) magánlaborokban több százezer forintos tételt jelenthetnek.
- Kiegészítő eljárások (Adjuváns terápiák): Ahogy a korábbi fejezetben említettük, a preimplantációs genetikai vizsgálat (PGT-A) csak nagyon szigorú, ritka klinikai genetikai indikációk esetén ingyenes. Ha a pár saját megnyugtatására kéri, az embriónként magas plusz költséggel jár, amit gyakran csak külföldi kooperációban lehet megoldani.
- A keret kimerülése vagy életkori határ átlépése: Amennyiben a pár túllépi az 5 államilag támogatott ciklust, vagy a nő elmúlt 45 éves, a hazai állami rendszerben a kezelés befejeződik. Ilyenkor a páciensek külföldi magánklinikákhoz fordulhatnak, ahol egy teljes IVF ciklus ára (stimulációs gyógyszerekkel együtt) átszámítva átlagosan 1,5 – 2,5 millió forint között mozog, míg egy donorpetesejtes program költsége elérheti a 2,5 – 4 millió forintot is.
Forrás:
- A Nemzeti Egészségbiztosítási Alapkezelő (NEAK) hivatalos tájékoztatói (2024-2026)
- 49/1997. (XII. 17.) NM rendelet
Gyakori kérdések a lombikprogramról (GYIK)
-
Fájdalmas a lombikprogram?
A lombikprogram folyamata nagyrészt fájdalommentes. A hormonális stimulációhoz használt injekciókat modern, hajszálvékony tűvel ellátott adagolótollakkal (pen) kell beadni a bőr alá, ami legfeljebb minimális, szúnyogcsípés-szerű kellemetlenséggel jár. Az eljárás egyetlen invazív lépését, a petesejtleszívást (punkciót) szinte minden esetben rövid, intravénás altatásban végzik, így a beavatkozás alatt a páciens semmilyen fájdalmat nem érez.
A punkciót követő órákban és napokban előfordulhat enyhe, menstruációszerű alhasi görcs vagy feszülés a stimulált, megnagyobbodott petefészkek miatt. Ez a tünet teljesen normális, és vény nélkül kapható fájdalomcsillapítókkal, valamint pihenéssel hatékonyan kezelhető. Maga az embrióbeültetés (transzfer) egy gyors, fájdalomcsillapítást nem igénylő eljárás, amely leginkább egy rutin nőgyógyászati rákszűréshez hasonlítható.
-
Hányszor ismételhető meg az eljárás?
Orvosi és biológiai értelemben a lombikprogram (IVF) ismétlésének nincs szigorú felső határa, amíg a női szervezet megfelelően reagál a hormonális stimulációra, a petefészek-tartalék (AMH szint) ezt lehetővé teszi, és a páciens általános egészségi állapota nem zárja ki a terhességet. A próbálkozások számát elsősorban a pár pszichológiai és anyagi teherbíró képessége, valamint az életkor határozza meg.
Ahogy a korábbi fejezetben részleteztük, Magyarországon a Nemzeti Egészségbiztosítási Alapkezelő (NEAK) alapesetben 5 teljes IVF ciklust finanszíroz 45 éves korig. Amennyiben ezek a próbálkozások nem vezetnek sikerre, az eljárás önköltséges (magán) formában belföldön vagy külföldi intézményekben – akár módosított protokollokkal, vagy donorprogram keretében – a szakorvos egyedi elbírálása alapján tovább folytatható.
-
Milyen szövődményei lehetnek (OHSS)?
A lombikprogram leggyakoribb és orvosilag legjelentősebb specifikus szövődménye a petefészek-túlstimulációs szindróma (OHSS - Ovarian Hyperstimulation Syndrome). Ez az állapot akkor alakul ki, ha a petefészkek túl hevesen reagálnak a tüszőérlelő hormonokra, ami a petefészkek jelentős megnagyobbodásához, valamint folyadék kilépéséhez vezet a hasüregbe.
- Enyhe forma: Puffadással, alhasi feszüléssel és enyhe diszkomfortérzettel jár. Gyakori jelenség, amely bőséges folyadékfogyasztással és fehérjedús étrenddel, pihenés mellett néhány nap alatt magától lezajlik.
- Súlyos forma: Ritka (az esetek 1-2%-ában fordul elő), hányingert, nehézlégzést, erős fájdalmat és jelentős folyadékgyülemet okoz, ami kórházi megfigyelést és infúziós kezelést igényelhet.
A modern reprodukciós medicina az úgynevezett antagonista protokollok alkalmazásával jelentősen visszaszorította az OHSS előfordulását. Kiemelkedően magas rizikó (például súlyos PCOS) esetén az orvosok gyakran a „freeze-all” (minden embrió fagyasztása) stratégiát alkalmazzák. Ilyenkor a friss ciklusban nem történik beültetés, hagyják a petefészkeket regenerálódni, és az embriót egy későbbi, természetesebb hormonális állapotú ciklusban ültetik vissza, amivel a súlyos túlstimuláció kockázata minimalizálható. Egyéb szövődmények, mint például a punkciót követő vérzés vagy kismedencei fertőzés, a szigorú higiéniai protokolloknak köszönhetően rendkívül ritkák.
Összegzés és a következő lépés
Egy gyermek érkezésére várni – különösen akkor, ha a természetes út akadályokba ütközik – komolyan próbára teszi a párok kitartását. A lombikprogram (IVF) pontosan az a terület, ahol a páciensek emberfeletti türelme és az orvosi stáb évtizedes tapasztalata, valamint a legmodernebb laboratóriumi technológia találkozik. Bár az eljárás komplex és érzelmileg megterhelő lehet, a modern reprodukciós medicina soha nem látott, akár 40-50%-os sikerarányt is képes kínálni a megfelelő korcsoportokban.
Az ebben az útmutatóban bemutatott lépések – a precíz hormonális kivizsgálástól a személyre szabott stimuláción át a kíméletes embrióbeültetésig – mind egyetlen közös célt szolgálnak: a biztonságos és egészséges gyermekáldást. Az eredményesség kulcsa nem a véletlenben, hanem a tudatos felkészülésben és az egyénre szabott, bizonyítékokon alapuló orvoslásban rejlik.
Tegye meg az első lépést!
A meddőség ma már az esetek túlnyomó többségében nem egy végleges állapot, hanem egy orvosolható egészségügyi kihívás. Ha párjával már több mint egy éve (35 éves kor felett 6 hónapja) sikertelenül próbálkoznak a teherbeeséssel, vagy ismert anatómiai, esetleg genetikai ok áll a háttérben, a legfontosabb, amit tehetnek, hogy időt nyernek.
